Плечевой сустав — это уникальная биомеханическая конструкция, обеспечивающая человеческой руке невероятную степень свободы. Мы можем вращать рукой, поднимать её над головой, заводить за спину и выполнять точнейшие манипуляции. Однако за эту подвижность приходится платить высокой нестабильностью и уязвимостью. Главным стабилизатором и двигателем плеча является группа мышц и сухожилий, известная как ротаторная (или вращательная) манжета. Именно патология этой структуры становится причиной мучительных болей, лишающих сна, и пугающей слабости, когда привычная чашка кофе кажется неподъемной. В современной медицине существует единственный метод, позволяющий заглянуть внутрь сустава и увидеть состояние мягких тканей с миллиметровой точностью — это магнитно-резонансная томография (МРТ). В этой статье мы подробно разберем, почему возникает боль, как устроена манжета, почему рентген бесполезен и к чему приводит игнорирование симптомов.
Анатомия проблемы: что такое ротаторная манжета?
Чтобы понять суть проблемы, необходимо представить строение плеча. В отличие от тазобедренного сустава, где головка бедренной кости глубоко утоплена в вертлужной впадине, плечевой сустав больше напоминает мяч для гольфа, лежащий на маленькой подставке. Головка плечевой кости лишь на треть соприкасается с суставной впадиной лопатки (гленоидом). Это дает огромную амплитуду движений, но делает сустав зависимым от мышц.
Ротаторная манжета — это комплекс из четырех мышц и их сухожилий, которые, подобно пальцам руки, обхватывают головку плечевой кости, прижимая её к лопатке и обеспечивая вращение. Повреждение любой из этих мышц приводит к нарушению биомеханики всего плечевого пояса.
Список компонентов ротаторной манжеты и их функции:
- Надостная мышца (m. supraspinatus): Самая уязвимая часть манжеты. Она отвечает за начало отведения руки в сторону (первые 30 градусов). Именно её сухожилие чаще всего перетирается о костный отросток лопатки (акромион).
- Подостная мышца (m. infraspinatus): Расположена на задней поверхности лопатки. Её главная функция — наружная ротация плеча (поворот руки наружу).
- Малая круглая мышца (m. teres minor): Помогает подостной мышце вращать плечо наружу и участвует в приведении руки к туловищу.
- Подлопаточная мышца (m. subscapularis): Самая мощная из четырех. Находится на передней поверхности лопатки и отвечает за внутреннюю ротацию (заведение руки за спину, поворот внутрь).
Почему возникает боль и слабость? Механизм разрушения
Болевой синдром при поражении ротаторной манжеты имеет свои специфические черты, которые опытный врач может распознать еще до аппаратной диагностики. Главная жалоба пациентов — это ночная боль. Она изматывает, не дает найти удобное положение, заставляет просыпаться от каждого поворота. Почему именно ночью? В вертикальном положении сила тяжести тянет руку вниз, увеличивая пространство между головкой плеча и акромионом. Когда мы ложимся, это пространство сужается, венозный отток замедляется, возникает застой и отек внутритканевых структур, что приводит к усилению давления на воспаленное сухожилие.
Второй классический симптом — слабость при попытке поднять руку или удержать её на весу. Это не просто усталость, а механическая несостоятельность. Если сухожилие надостной мышцы надорвано или оторвано полностью, мышца сокращается, но не может потянуть за собой кость. Пациент пытается поднять руку за счет дельтовидной мышцы и движения лопатки, что выглядит как характерное пожимание плечом.
Основной причиной повреждений является так называемый импиджмент-синдром (синдром соударения). Сухожилия ротаторной манжеты проходят в узком туннеле под костным сводом (акромионом). С возрастом, из-за плохой осанки, травм или врожденных особенностей, этот туннель сужается. При каждом подъеме руки сухожилие трется о кость. Со временем это приводит к хроническому воспалению (тендиниту), истончению волокон и, в конечном итоге, к разрыву. Ситуацию часто усугубляет отложение солей кальция в сухожилие (кальцифицирующий тендинит), что вызывает острейшие приступы боли.
Диагностический тупик: почему рентген и УЗИ могут ошибаться
Многие пациенты начинают свой путь с рентгенографии. Это важный метод, но он имеет свои ограничения. Рентген прекрасно видит кости. На снимке можно увидеть переломы, вывихи, артроз (износ хряща), костные шпоры (остеофиты), которые могут травмировать манжету. Но сам разрыв сухожилия, воспаление сумки (бурсит) или отек мышцы на рентгене не видны. Сухожилия прозрачны для рентгеновских лучей. Поэтому заключение "на рентгене патологии не выявлено" при наличии сильной боли часто вводит пациента в заблуждение.

Ультразвуковое исследование (УЗИ) — более информативный метод для мягких тканей. Оно позволяет увидеть сухожилия, жидкость в суставе и даже некоторые разрывы. Однако УЗИ имеет существенный недостаток: его точность на 100% зависит от квалификации врача и класса аппарата. Ультразвуковой луч не может проникнуть глубоко под кость, оставляя многие зоны "слепыми". Кроме того, УЗИ не позволяет оценить качество мышечной ткани и степень её жирового перерождения, что критически важно для прогноза лечения.
МРТ плечевого сустава: абсолютная прозрачность диагноза
Магнитно-резонансная томография на сегодняшний день является золотым стандартом диагностики патологий ротаторной манжеты. Метод основан на использовании мощного магнитного поля и радиоволн, которые заставляют атомы водорода в теле человека резонировать. Разные ткани (вода, жир, мышцы, сухожилия) имеют разную насыщенность водородом и по-разному отвечают на импульс. Компьютер обрабатывает эти сигналы и строит детальнейшую трехмерную карту сустава.
МРТ позволяет увидеть плечевой сустав в трех проекциях (корональной, сагиттальной и аксиальной) с толщиной среза менее 3 миллиметров. Для врача это равносильно тому, чтобы заглянуть внутрь плеча, не делая разрезов.
Список патологий, которые выявляет МРТ плеча:
- Частичные и полные разрывы сухожилий: МРТ показывает не только факт разрыва, но и его точную локализацию, размер и форму (U-образный, L-образный, серповидный).
- Ретракция сухожилия: При полном разрыве мышца тянет конец сухожилия на себя. МРТ позволяет измерить, насколько далеко "убежало" сухожилие от места прикрепления. Это ключевой фактор для хирурга: можно ли его натянуть обратно или нет.
- Жировая дегенерация мышц: Если разрыв существует давно, мышечные волокна атрофируются и замещаются жировой тканью. МРТ позволяет классифицировать эту дистрофию (классификация Гуталье).
- Бурситы и синовиты: Скопление жидкости в суставной сумке или подакромиальном пространстве, указывающее на активное воспаление.
- Патология бицепса: Сухожилие длинной головки бицепса часто страдает вместе с манжетой. МРТ показывает его вывихи, разрывы или воспаление.
Опасность игнорирования: точка невозврата
Самая большая ошибка пациентов с болью в плече — это тактика выжидания. "Поболит и перестанет", "просто потянул", "возрастное". Люди годами глушат боль мазями и таблетками, ограничивают движения рукой, перестают поднимать тяжести. Тем временем в плече разворачивается настоящая катастрофа.
Разрыв ротаторной манжеты не срастается самостоятельно! Сухожилие находится под постоянным натяжением мышцы. Как только происходит разрыв, концы сухожилия начинают расходиться в разные стороны, как лопнувшая резинка. Со временем этот разрыв только увеличивается.
Но главная опасность даже не в увеличении дыры в сухожилии, а в том, что происходит с самой мышцей. Лишенная нагрузки, мышца начинает атрофироваться. Природа не терпит пустоты, и на место сократительных мышечных волокон приходит жировая ткань. Этот процесс называется жировой инфильтрацией. Это необратимый процесс. Никакие упражнения, физиотерапия или лекарства не могут превратить жир обратно в мышцу.
Если пациент приходит к хирургу спустя 2-3 года после травмы или начала болей, МРТ может показать, что сухожилие сшивать уже бессмысленно: мышца переродилась в жир и потеряла способность сокращаться. Даже если хирург технически пришьет сухожилие к кости, такая мышца не будет работать, а швы, скорее всего, прорежутся из-за плохого качества тканей.
Конечной стадией запущенного повреждения манжеты является артропатия ротаторной манжеты. Головка плечевой кости, не удерживаемая сухожилиями, смещается вверх и начинает тереться об акромиальный отросток лопатки. Это приводит к полному разрушению сустава, дичайшим болям и потере функции руки (псевдопаралич). В такой ситуации единственным выходом остается сложная и дорогостоящая операция — реверсивное эндопротезирование плечевого сустава.
Список последствий отказа от МРТ и своевременного лечения:
- Хроническая боль: Переход острой боли в постоянную, ноющую, не дающую спать без снотворных.
- Замороженное плечо (адгезивный капсулит): Из-за боли пациент щадит руку, перестает ей двигать. Капсула сустава сморщивается, воспаляется и склеивается. Рука перестает подниматься даже пассивно (с помощью другой руки).
- Необратимая слабость: Полная потеря способности поднять руку выше уровня плеча.
- Развитие артроза: Ускоренное разрушение хряща из-за нарушения биомеханики сустава.
- Невозможность органосохраняющей операции: Упущенное время для артроскопического шва (малоинвазивной операции через проколы).
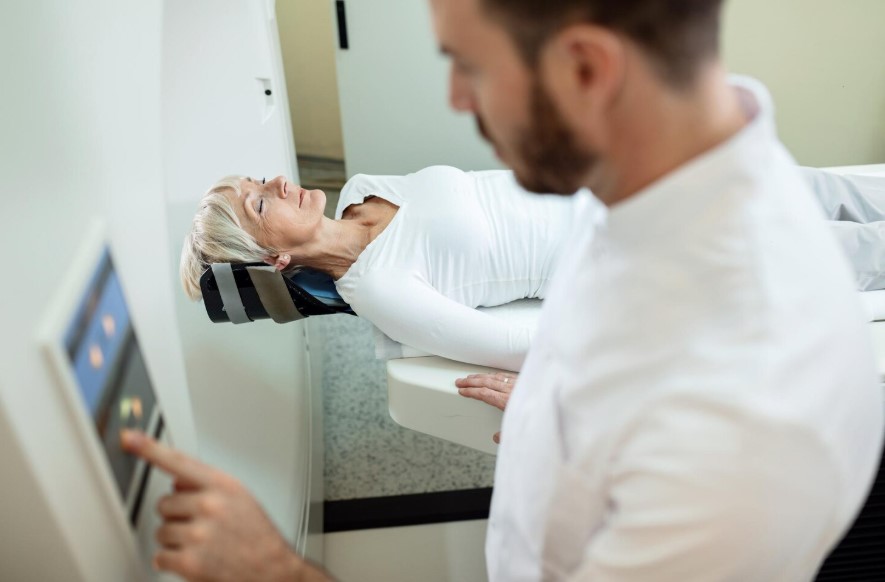
Как проходит процедура МРТ плеча
Процедура МРТ плечевого сустава абсолютно безболезненна и безопасна. Пациент ложится на стол томографа на спину. На больное плечо надевается специальная гибкая катушка, которая работает как антенна, принимающая сигналы от тканей. Рука фиксируется в удобном положении, обычно вдоль туловища или слегка ротированная, в зависимости от того, что именно ищет врач.
Во время сканирования, которое длится от 15 до 30 минут, аппарат издает громкие ритмичные звуки (стук, гул). Это нормально — так работают градиентные катушки. Пациенту надевают наушники или беруши. Главная задача — лежать абсолютно неподвижно. Любое движение, даже глубокий вдох или покашливание, может «смазать» картинку, сделав её непригодной для диагностики микроразрывов.
В некоторых сложных случаях, особенно у молодых спортсменов или при подозрении на повреждение суставной губы (хрящевого ободка сустава), может потребоваться МРТ с контрастированием. Контрастное вещество вводится либо в вену, либо непосредственно в сустав (прямая МР-артрография). Это позволяет расправить спавшуюся капсулу и увидеть малейшие трещины в хряще и связках.
Тактика после МРТ: что делать с заключением?
Получив заключение МРТ и диск со снимками, пациент должен направиться к травматологу-ортопеду, специализирующемуся на хирургии плеча. Важно понимать: МРТ не лечит, оно показывает карту разрушений. Дальнейшая тактика зависит от увиденного.
Если разрывов нет, а есть только воспаление (тендинит, бурсит) и отек, лечение будет консервативным. Это противовоспалительная терапия, блокады (уколы в сустав), физиотерапия (магнитотерапия, ударно-волновая терапия) и, самое главное, лечебная физкультура для укрепления мышц и восстановления баланса.
Если же МРТ показывает полный разрыв сухожилия, особенно у активного пациента, консервативное лечение, как правило, лишь оттягивает неизбежное. В этом случае "золотым стандартом" является артроскопическая операция. Через несколько проколов по 5 мм хирург вводит камеру и инструменты, зачищает место разрыва и специальными якорями (фиксаторами) пришивает оторванное сухожилие обратно к кости. Успех такой операции напрямую зависит от качества сухожилия и мышцы, которое оценивается именно по МРТ до операции.
Заключение
Ночная боль в плече и слабость руки — это не просто возрастные изменения или реакция на погоду. Это крик о помощи вашего организма, сигнализирующий о механической поломке сложнейшего механизма ротаторной манжеты. Игнорирование этих сигналов ведет к необратимым последствиям, инвалидизации и сложным операциям по замене сустава. МРТ является тем самым ключом, который открывает дверь к правильному диагнозу и своевременному лечению. Не ждите, пока мышца превратится в жир, а сустав разрушится. Сделайте шаг навстречу здоровью — пройдите качественную диагностику.
